研究背景:胰腺導管腺癌,通常簡稱為胰腺癌,其腫瘤微環境中常存在大量的致密結締組織增生,腫瘤與間質交織,在傳統影像學如CT和常規核磁上區分較困難,化療后可能腫瘤細胞已殺死、但纖維結締組織構成的腫瘤間質仍存在,特別是在治療后的早期,病灶的總體大小變化可能并不明顯。胰腺癌的治療手段中化療占重要地位,化療可應用在新輔助治療、輔助治療及晚期患者姑息治療的多種場景下,目前推薦的化療方案包括FOLFIRINOX, 改良 FOLFIRINOX, 吉西他濱+白蛋白紫杉醇等。胰腺癌化療后利用形態學評效可能難區分存活腫瘤與間質增生;臨床常用的血清CA199評效,敏感性與特異性不足。而利用FDG PET進行胰腺癌療效評價,由于前期研究樣本量小、結論不一致,尚未廣泛應用。

因此,這項探索性前瞻性研究,試圖探究 FDG PET 評價的代謝緩解是否可預測胰腺癌一線化療患者的生存,提出的假設是早期代謝應答比早期形態應答能更好預測患者總生存期(OverallSurvival, OS)。

研究方法:該研究是一項單中心、單臂、開放標簽的前瞻性、探索性研究。入組活檢證實為胰腺導管腺癌的患者,行一線化療,接受18F-FDG PET/CT基線與隨訪評估。入組患者行三次PET/CT檢查,分別為一線化療開始前的基線PET(PET1),早期評效(PET2)與晚期評效(PET3)。完成檢查后對患者繼續隨訪,確定臨床情況、治療情況及OS。PET/CT采集與患者準備遵循EANM顯像要求。研究共用到3臺PET/CT儀器。根據患者體重每床位采集2-4分鐘。用到兩種重建方法,均為OSEM算法、2次迭代,子集數分別為8次和24次。PET/CT注射靜脈造影劑以確認病灶邊界,并口服陽性對比劑。重點關注的評效指標是反應代謝的SUVmax與反應腫瘤大小的病灶長徑。依據應答患者與無應答患者OS的區分度,進行了樣本量計算,得到總樣本量為70人。應答的閾值選擇結合了普適性的modifiedPERCIST(mPERCIST)與RECIST1.1的標準,并根據研究結果中各評效指標對患者OS的區分度進行一定變更,以OS中位數為界分為兩組,對SUVmax與腫瘤大小進行ROC曲線繪制,以判斷能最準確預測OS的閾值。根據ROC曲線的結果,SUVmax早期評效與晚期評效的下降閾值分別15%和38%,考慮指標的可重復性及方便臨床應用,擴大至早期20%和晚期40%;腫瘤大小早期評效的下降閾值為13%,擴大到20%,晚期由于RECIST1.1證據充分、應用廣,直接用了規定的大小下降30%。最終規定SUVmax早期下降20%、晚期下降40%為腫瘤應答,大小早期下降20%、晚期下降30%為腫瘤應答。

研究結果:
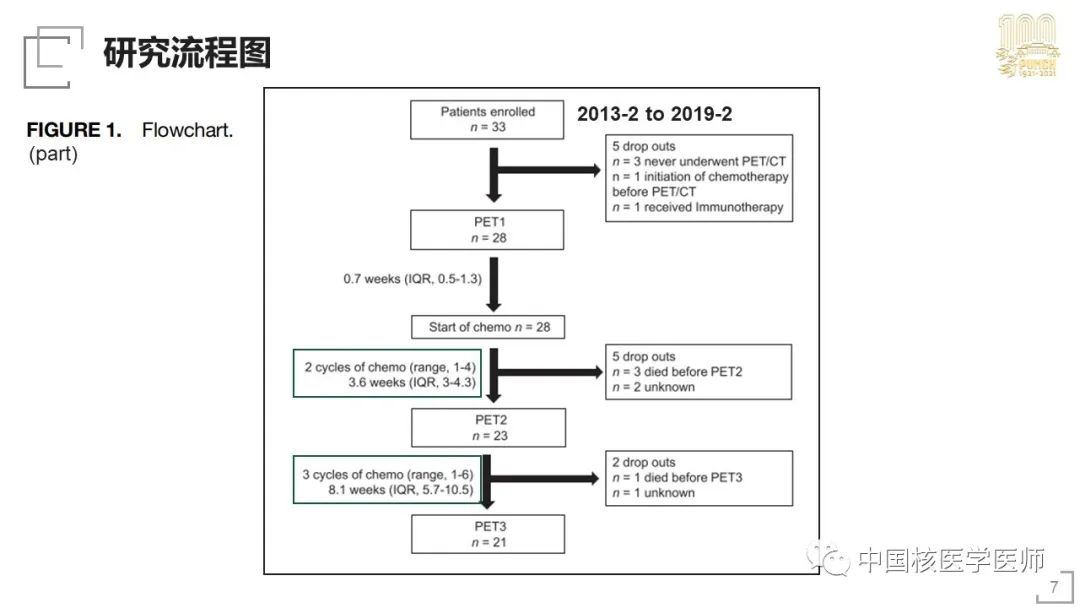
從2013-2至2019-2,共招募33名胰腺癌患者,其中28名患者完成基線PET/CT檢查(PET1),PET1與PET2的中位時間間隔為3.6周(IQR3-4.3w),完成化療程數中位2程(1-4程),其間有5位患者脫落。PET2與PET3的中位時間間隔為8.1周(IQR5.7-10.5w),完成化療程數中位3程(1-6程),最終完成PET3檢查的患者有21名。完成PET1檢查的28名患者臨床分期包括IB期、II期、III期與IV期,至最后一次隨訪,28人中23人死亡,1人失訪,4人存活,一線化療方案包括五種,平均療程數6程(2-12程)。后續治療方面,8名患者進行了手術,13人接受了放療,14人接受了二線治療。末次隨訪時間為2020年10月,中位隨訪時間14個月,中位生存期14個月(95%CI9.8-27.6mo)。
基線、早期與晚期評效的(PET1/2/3)胰腺原發灶的SUVmax與長徑如下,PET1上不同SUVmax或病灶長徑未發現對總生存期存在有影響。
依據評效指標下降的閾值,以SUVmax下降20%為界,進行了PET2早期評效的23人中,6人達到早期代謝應答,此6人的OS顯著長于未到到早期代謝應答的17人,中位OS為36.2個月;以腫瘤長徑下降20%為界,7人達到早期形態應答,早期形態應答者與未應答者的中位OS無顯著差異。以SUVmax下降40%為界,進行了PET3晚期評效的21人中,10人達到晚期代謝應答,此10人的OS與未達到晚期代謝應答的11人相比有延長趨勢,P=0.058以腫瘤長徑下降30%為界,7人達到晚期形態應答,晚期形態應答者的OS顯著長于晚期形態未應答者,中位OS為58.2個月。依據PET3上是否達到晚期代謝或形態應答,將21例患者分為代謝與形態雙模態應答(5人)、代謝或形態單一模態應答(7人)與無應答(9人),三組的中位總生存期存在顯著差異,亮亮比較,雙模態應答者的OS顯著長于無應答者,另兩個比較也有延長趨勢。此外,也進行了以mPERCIST中SUVmax下降30%作為代謝應答閾值的生存分析,以mPERCIST的標準,5人達到早期代謝應答,生存期有延長趨勢;12人達到晚期代謝應答,晚期代謝應答者與無應答者OS差異不顯著。
最后,研究得出結論:胰腺癌一線化療早期評效SUVmax下降20%可以區分患者預后。
單看結論很有價值,在化療約2程、4周左右進行早期評效,SUVmax下降20%閾值比PERCIST規定的30%低,如果SUV下降20%可以更早地反應治療療效,并與預后相關,那一方面在新藥的臨床研究中應用早期評效可以更早達到評估終點,同時在臨床實踐中對那些早期代謝未應答者,也可嘗試改變治療策略,避免部分患者在常規8-12w評效時已大幅度進展。看結論是有趣且有意義的,但一個研究結論是否需要或經得住推敲,取決于研究設計是否嚴謹,是否存在一些局限性。
討論部分提到一些研究的局限性:
文章中對第三個問題沒有再具體詳細展開,那么患者分期對預后研究結果是否會產生影響?這篇文章中的研究設計是否還有其他不夠嚴謹的地方?首先第一個疑問,是文中提到的入組患者腫瘤分期差異大,不同分期的胰腺癌患者預后差異很大,分期不同治療方案也不同,IB及II期的患者無論做不做新輔助通常都可進行手術切除,而是否進行治愈性手術直接影響胰腺癌患者預后。因此胰腺癌患者間的預后差異可能不僅僅依賴于是否對一線化療有應答,臨床分期不同對預后存在影響。首先在研究開始前設置更合理的入排標準,以避免分期對預后的影響;其次如想納入所有分期的患者,也應將腫瘤分期納入預后分析或將患者按分期分層。
第二個疑問是患者入組后的治療方案差異較大。入組患者一線化療方案化療方案、療程數對預后是否會有影響?在化療結束后的后續治療,是否手術對預后是否會有影響?是否放療對預后是否會有影響?首先要考慮分析結果時是否要納入所有入組者,其次入組后可能對患者預后產生影響的治療因素也可嘗試納入預后分析。
影響SUV的因素眾多,涵蓋患者的生物因素,采集的設備與采集參數,圖像重建參數,以及圖像分析。文中共用到了3臺PET/CT儀器,其中mCT有TOF,另兩個機器沒有,迭代相同的情況下,TOF重建出的SUVmax更高,噪聲更小。研究用到2種重建參數,迭代次數相同均為2次,子集數增加SUVmax會有明顯增加。對研究PET評效的研究,保證每次檢查間的可比性很重要;針對影響SUV的可變因素,最好的解決方案是保持每個患者每次采集都一致;如果無法保持患者間的一致,需保證每個患者每次檢查間的一致性,僅用SUV變化百分比評價可較大程度減少偏差。
研究中對PET評效的應用也存在一些疑問。首先是病灶是否可評估?或者病灶是否可被選為PET評效的靶病灶?PERCIST中要求靶病灶的SULpeak>1.5×肝SULmean+2SD,以避免用攝取特別低的病灶進行評效可能過度評價病灶應答或進展。第五個疑問是僅評估胰腺原發病灶的代謝變化與大小變化,原發灶變化是否可以代表整體?病灶選擇上,一方面可以規范靶病灶的選擇,同時明確復查中非靶病灶/新病灶的意義;或者同時評價原發灶與轉移灶的代謝或大小變化評估一致性。
第六個疑問是評效時間與化療療程數的差異,PET1-PET2,PET2-PET3間復查的時間間隔與療程數差異較大,更嚴格地定義早期和晚期評效時間點是有必要的。
以上是閱讀這篇研究文章中,產生的關于研究方法中患者入組、PET技術參數以及PET評效方法的一些疑問,再看看文章最終得出的結論:胰腺癌一線化療早期評效SUVmax下降20%可以區分患者預后,且優于PERCIST30%的閾值,很有意義的結論,但得到結果的過程是否可靠?可能尚需斟酌。閱讀這篇文獻或可對關于如何設計一個比較嚴謹的PET評效研究產生一些啟發,一個理想的臨床研究的結果首先可以反應在這個研究人群及情形下的真實性,從而再進一步外推到更大的群體,而在其中,嚴謹的臨床設計是決定結果真實準確的關鍵。
總結與點評:
羅亞平副教授總結了文獻內容,指出這篇研究FDGPET/CT在胰腺癌化療療效評估的文章,檢查技術和研究病種雖平平無奇,但仍能通過科學研究來解答臨床問題。近年來核醫學領域的新藥研究層出不窮,但不意味著不新的技術就做不好科研。找好臨床關注的問題是做好科研的第一步。另外這篇文章發表在JNM,但它仍然有不嚴謹、不科學之處,這提示我們在閱讀文獻時要保持批判性思維。接下來霍力教授做了總結,感謝主辦方給予這次寶貴的交流機會,并對青委組織的文獻導讀做出的成績予以肯定和支持。霍力教授同樣指出閱讀文獻時批判性思維的重要性。最后霍力教授對線上提問進行了回答,并宣布本次活動圓滿結束,共同期待下一次活動的到來!