分次立體定向光子放療(fractionated stereotactic photon beam radiotherapy, fSRT)和質子束放療(proton beam radiotherapy, PBR)都是治療UM的放射治療方式。這些治療方法在保護眼球的同時提供了良好的腫瘤控制。fSRT通常適用于厚度約為12毫米、直徑小于16毫米的中小型黑色素瘤。fSRT與PBR相比的一個優點是,不需要手術植入標記物來定位腫瘤,而且更容易獲得治療機會。但隨著越來越多質子中心的建成,PBR的比例也越來越高。PBR可將劑量均勻地遞送到腫瘤靶區,并在靶區遠端迅速下降至零,減少了對危及器官的照射,并且有良好的五年和十年的局部控制率。
日前,來自荷蘭鹿特丹Erasmus大學醫學中心的研究人員對306例葡萄膜黑色素瘤患者進行了一項回顧性研究,針對兩組分別接受分次立體定向光子放療和質子束放療的患者局部控制率和眼部發病率等方面進行了分析和比較。原文發表于綠皮雜志Radiotherapy and Oncology。

1材料和方法
該項回顧性研究納入1999年12月至2014年1月期間荷蘭鹿特丹眼黑色素瘤研究組(ROMS)收治的163例接受fSRT治療的UM患者和1993年1月至2014年1月期間英國皇家利物浦大學醫院收治的912例接受PBR治療的UM患者。為了評估兩種治療方式UM患者的生存差異并研究其相應的并發癥,研究人員對每組的153例患者進行了配對。
研究人員調用了患者信息數據庫,該數據庫中收集了接受PBR和fSRT治療的患者的所有臨床資料和隨訪資料。UM根據TNM分期第八版進行分期,記錄了以下不良結果:局部復發、新生血管性青光眼、玻璃體出血、視神經病變、黃斑病變和眼球摘除。新生血管性青光眼根據新生血管的程度,表現為開角或閉角。視神經病變定義為視神經側枝損傷和色覺減弱導致的視力喪失,伴有或不伴有瞳孔傳入缺陷。黃斑病變的診斷依據是存在出血、硬滲出物和(非)囊樣水腫,可通過眼底鏡、光學相干斷層掃描或熒光素血管造影確診。研究人員排除了白內障摘除后出現的囊樣黃斑水腫。fSRT和PBR治療劑量處方分別為:fSRT單次照射劑量為10 Gy,分割次數為5次,總劑量為50 Gy;PBR總照射劑量為53 Gy,分割次數為4次。
2統計分析
研究人員表示匹配基于以下變量:年齡、性別、TNM分期、腫瘤相對于中央窩和視神經盤的距離。對于年齡,采用5年窗口期。其中,163例接受fSRT治療的患者中10例無法匹配被排除。最終研究納入153例接受fSRT治療和153例接受PBR治療的患者。采用獨立t檢驗和卡方統計分析fSRT和PBR治療患者之間并發癥的差異。
在未匹配完整數據集中應用Cox比例風險模型,以相應的95%置信區間(confidence intervals, CI)計算風險比(hazard ratios, HR),分析腫瘤特征引起并發癥的風險。在匹配的數據集(N=306)中,應用非條件Cox比例風險模型和條件Cox比例風險模型分析治療引起的并發癥風險。以隨訪時間為時間變量。對匹配數據集進行累積發病率分析,并使用log-rank檢驗來評估曲線之間的統計顯著性。所有統計分析使用SPSS 22.0版和R統計軟件包3.6.1版。
3結果
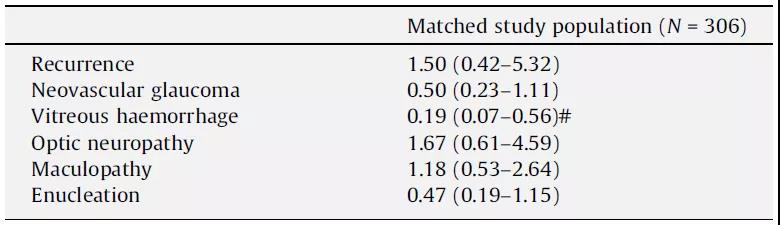
fSRT和PBR組的中位隨訪時間分別為58.5個月(四分位距[interquartile range, IQR]: 26.1~95.2個月)和40.0個月(IQR: 19.1~70.0個月)。fSRT和PBR的5年局部腫瘤控制率均為96.1%。研究結束時,fSRT(15年隨訪)和PBR(15年和20年隨訪)的局部腫瘤控制率分別為94.1%和95.4%(P=0.798; 見表1)。腫瘤的實際復發率如表2所示。fSRT治療與腫瘤復發(N=9)中位間隔為19.8個月 (IQR: 14.0~72.7個月)。PBR治療與腫瘤復發(N=7)中位間隔為29.4個月(IQR: 15.3~36.7個月)。3例接受fSRT治療的患者其腫瘤復發發生在5年以后(即5.3、6.8和7.0年),其TNM分期分別為T3、T2和T1期。1例T1期患者經PBR治療5年后復發(即9.2年后)。此外,局部腫瘤復發與治療類型的相關性不顯著(見表3)。8例(5.3%)fSRT治療患者行腫瘤復發二次摘除,3例(2.0%)PBR治療患者行腫瘤復發二次摘除。1例fSRT治療的腫瘤復發患者接受了額外的fSRT治療。4例PBR治療的腫瘤復發患者接受了其他治療,如經瞳孔熱療、碘放射治療、釕放射治療或輔助PBR治療。fSRT治療組5年摘除率(12.4%)高于PBR治療組(5.9%)。多因素分析顯示,fSRT治療患者玻璃體出血發生率顯著高于PBR治療患者(HR: 0.19; 95%CI: 0.07-0.56, P<0.0001)。
表1. 研究人群的一般特征和fSRT&PBR治療后的并發癥。
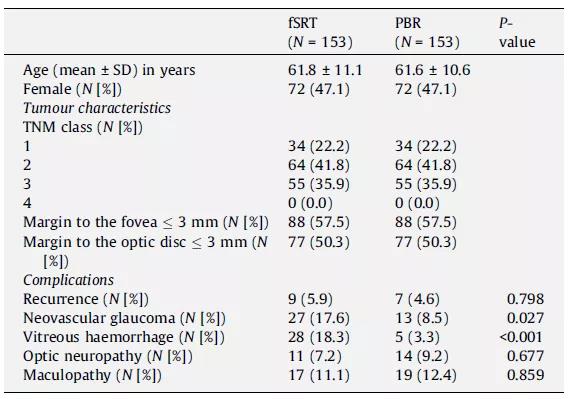
fSRT治療患者(17.6%)的新生血管性青光眼發生率高于PBR治療患者(8.5%)(P=0.027)。其中,fSRT治療患者發生新生血管性青光眼的中位時間為20.6個月(IQR: 13.3~33.3個月),而PBR治療患為26.5個月(IQR: 13.2~32.2個月)。在發生新生血管性青光眼后,分別有4例和13例患者在PBR和fSRT治療后需摘除眼球。
表2. fSRT和PBR治療后隨訪1年、3年、5年和10年的并發癥發生率(%)。

fSRT治療發生玻璃體出血的患者數(18.3%)高于PBR治療患者(3.3%)(P<0.001)。玻璃體出血的現象與總的研究人群的腫瘤特征無關。研究人員發現,fSRT治療患者玻璃體出血的風險顯著高于PBR治療患者 (HR: 0.19, 95%CI: 0.07~0.56) 。fSRT治療患者發生玻璃體出血的中位時間為24.8個月(IQR: 9.6~33.4個月),PBR治療患者為11.6個月(IQR: 4.7~35.0個月)。另外,35例接受fSRT治療的患者中有11例在開始時出現玻璃體出血,其中4例消失,仍有7例患者存在玻璃體出血。在排除該7例患者后,研究人員發現治療后28例患者出現玻璃體出血(HR: 0.25, 95%CI: 0.08~0.75, P<0.013)。
fSRT和PBR治療組分別有7.2%和9.2%的患者發生視神經病變(P=0.677)。距視神經盤3毫米范圍內的腫瘤與視神經病變顯著相關(HR: 0.24, 95%CI: 0.09~0.62)。fSRT和PBR治療的患者視神經病變發生率無顯著差異。fSRT治療患者發生視神經病變的中位時間為17.6個月(IQR: 12.3~26.4個月),而PBR治療患者為18.8個月(IQR: 1.7~28.3個月)。
表3. 治療引起并發癥的風險(fSRT&PBR; fSRT為參考),以相應的95%CI的HR表示。
fSRT和PBR治療后患者出現黃斑病變的比例分別為11.1%和12.4%,T2和T3期腫瘤患者出現黃斑病變的概率大約是T1期腫瘤患者的兩倍。黃斑病變的發生率無顯著性差異。fSRT和PBR治療患者出現黃斑病變的平均時間分別為24.3個月(IQR: 10.7~49.0個月)和19.4個月(IQR: 14.2~61.0個月)。
4討論
本研究重點比較了眼黑色素瘤患者經fSRT和PBR治療后二者在局部腫瘤控制和眼部并發癥等方面的差異。本項研究的一個缺點是fSRT和PBR治療是在不同的醫療中心進行的,可能沒有以相同的方式測量基線特征和結果。如果兩個中心均隨機分配患者,是最理想的狀況。然而,兩個醫療中心都無法獲得兩種形式的放療模式。與其他回顧性研究一樣,該研究也可能存在由于數據缺失和隨訪患者丟失而導致的偏倚。為了比較兩種治療方法并發癥的差異,研究人員對配對的數據進行了分析,包括性別、年齡和腫瘤特征。
值得注意的是大多數質子治療中心報道的新生血管性青光眼患者比例更高,從12.7%到47%不等,fSRT中心的發生率為24.5%~42%。距視神經3毫米以內的腫瘤會導致視神經受到高劑量的輻射,從而導致視力下降。fSRT治療的患者中有61.5%出現視神經病變,PBR治療中也同樣出現較高的比例(14%~68%)。而在另一項研究中,只有8.3%的患者發展為視神經病變,這可能是由于對視神經病變沒有一個標準化的定義,導致不同的研究使用不同的定義所致。另外,fSRT治療的患者5年眼球摘除率(12.4%)高于PBR治療的患者(5.9%)。然而,在摘除眼球的風險方面,兩種治療方法無顯著差異。在其他進行fSRT治療的中心,眼球摘除率為13.2%~17%。而對于PBR治療的患者,5年后眼球摘除率為7.7%。
5結論
盡管fSRT治療患者出現玻璃體出血的概率更高,但兩種治療方案結果具有可比性,并且該并發癥可通過手術很好處理。研究人員表示在其它研究中也觀察到,不管放射類型如何,乳頭旁位置發生視神經病變的風險較高。此外,在該研究人群中,黃斑病變和眼球摘除的風險隨著腫瘤大小的增加而增加,而距離中央凹超過3毫米的腫瘤更容易發展為新生血管性青光眼。總的來說,由于眼黑色素瘤患者無論采取何種治療方法,其局部控制率均較高,但必須重視限制眼部疾病的發病率,以保證患者的生活質量。此外,了解并發癥的發生情況還可幫助護理人員應用個性化治療。(質子中國 編輯報道)
參考文獻:van Beek J G M, Ramdas W D, Angi M, et al. Local tumour control and radiation side effects for fractionated stereotactic photon beam radiotherapy compared to proton beam radiotherapy in uveal melanoma[J]. Radiotherapy and Oncology, 2021, 157: 219-224.