
9
不同的治療方式比較
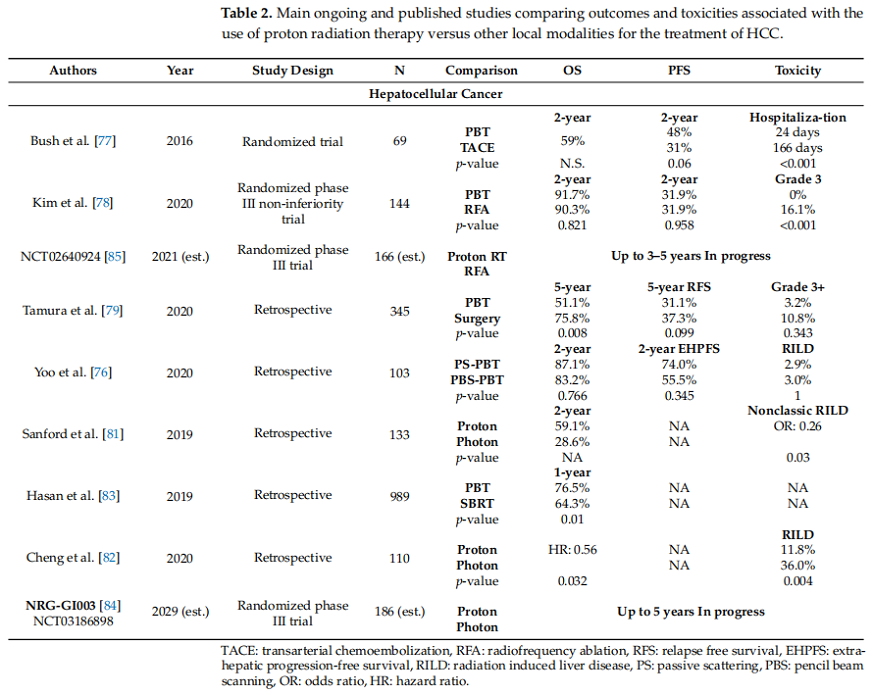
有研究比較了被動散射(PS)或筆形束掃描(PBS)質子技術后的臨床結局。在這項回顧性分析中,103例HCC患者進行了傾向評分匹配(33例PBS與70例PS),但未發現結局差異,2年OS率為86.4%,放射性肝損傷(RILD)發展率相似(PBS:3%,PS:2.9%,P=1)。
將質子治療與其他局部治療方式進行比較,如經動脈化療栓塞(TACE)、射頻消融(RFA)和手術切除。一項隨機臨床試驗中,69例HCC患者接受了PT(33例,劑量:70.2 Gy/15分次)或TACE(36例)。雖然PT導致2年LC和PFS率更高,但未達到統計學意義(LC:88% vs.45%,PFS:48% vs. 31%,P=0.06),且2年OS率無差異。然而,與TACE相比,PT確實顯著縮短了住院時間(24天vs. 166天,P<0.001)。
在另一項Ⅲ期非劣效性隨機試驗中,納入了144例患有不超過2個直徑小的復發性HCC腫瘤的患者,并隨機分配接受PT或RFA,同時在不可行的情況下允許交叉。PT被證明是有效的,因為2年、3年和4年LPFS率滿足預定的有效性標準。
可手術的腫瘤患者研究中比較了PT和手術切除。選擇了最大直徑為10 cm且無血管侵犯的單個結節性HCC患者(31例PT與314例手術切除)。接受手術的患者的中位生存期明顯更長(104.1個月vs. 64.6個月,P=0.008),此外還有更長但無統計學意義的無復發生存期(33.8個月vs. 14.0個月,P=0.099)。
10
質子與光子治療比較
目前,沒有已發表的比較質子與光子放射治療HCC的隨機對照數據。2015年的系統回顧和薈萃分析在審查了73個隊列的結果后發現,與常規放療相比,接受帶電粒子治療治療的患者的腫瘤學結果有所改善。然而,這些結果與SBRT的結果相當。帶電粒子治療的不良反應也較低。后來回顧性分析發現PT的優越性,133例接受PT或光子治療的無法切除的HCC患者的結果,PT組的2年OS率更高(59.1% vs. 28.6%,調整后的HR=0.47,P=0.008)并且發生非經典RILD率顯著降低(OR:0.26,P=0.03)。值得注意的是,發生非經典RILD與較差的OS相關(調整后的HR:3.83,P<0.001),這表明質子放療改善的生存率可能與質子放療可更好地保護肝臟以及降低進展為肝衰竭的風險有關。一項傾向匹配分析證實了這一點,除了質子的生存優勢(HR=0.56,P=0.032)和較低的RILD風險(11.8% vs. 36%,P=0.004),PT提供了比光子處理更高的BED(中位數:96.56 GyE vs.62.5 Gy,P<0.001)。盡管如此,一項回顧性分析比較HCC患者的PT(71例,98 GyE)和光子SBRT(918例,100 Gy)。質子治療組的1年總生存率(76.5% vs. 64.3%)和 3 年總生存率(36.7% vs. 30%)更長(P= 0.01)。值得注意的是,此類研究中存活率的差異可能是由于質子治療的不良反應發生率較低以及患者特征的異質性。這些患者的基線特征并不相似,接受質子治療的患者可能有更大的腫瘤。需要隨機試驗來更好地評估生存結果。
前瞻性試驗
目前,正在進行的前瞻性試驗鑒于回顧性數據,NRG Oncology(NRG-GI003)的一項Ⅲ期隨機試驗目前在比較無法切除或局部復發的HCC患者接受質子或光子治療的總生存期。另一項Ⅲ期隨機試驗將比較PT或RFA后的局部控制率,見表2。目前正在進行的研究有Ⅱ期單組分配研究,評估不可切除HCC的2年OS、伴門靜脈腫瘤血栓形成(PVTT)的HCC 患者的1年OS,以及PT后4個月的RILD率。一項Ⅱ期試驗研究分五次給藥的SBPT對Ⅰ~ⅢB期或復發性HCC的毒性特征。
發展中的全身治療方案
十多年來,索拉非尼單獨使用一直是無法切除的晚期HCC患者主要的全身治療方法,最近有報道稱,新藥物的發現使治療發生了重大改變。IMbrave150試驗證明,基于免疫的組合治療在晚期HCC中取得了優異的結果,該試驗表明與索拉非尼相比,使用阿特珠單抗聯合貝伐珠單抗可提高生存率。基于免疫的新組合用于晚期HCC的前景繼續擴大。一項大型隨機Ⅲ期HIMALAYA試驗表明,杜瓦盧馬布不遜于索拉非尼,且安全性良好。與索拉非尼相比,杜瓦盧馬布聯合替西木單抗作為不可切除的HCC的一線治療,顯示出更好的療效和更有利的風險獲益特征。基于早期臨床試驗的有希望的結果,帕博利珠單抗聯合樂伐替尼也有可能成為一種新的治療選擇。研究免疫檢查點抑制劑反應的預測因子,例如程序性死亡配體 1(PD-L1)、腸道微生物組、微衛星不穩定性(MSI)和腫瘤突變負荷(TMB),可使HCC患者從免疫治療中獲得最大益處。
對于Child-Pugh B級的晚期HCC患者,一項多中心回顧性分析表明,節律性使用卡培他濱治療是Child-Pugh B級HCC患者的安全選擇,其潛在的抗腫瘤活性值得前瞻性評估。
目前有幾項正在進行的試驗(如NCT03482102和NCT03203304)聯合免疫治療和光子放射治療治療HCC。在不可切除的HCC治療模式不斷變化的背景下,未來的放射治療研究應考慮不斷發展的全身治療方案及其對結果的影響。
討論與結論
放射治療是不可切除的HCC患者使用的一種重要的局部治療方式。HCC的局部控制對減緩或預防疾病進展以及隨后進展為肝衰竭至關重要。盡管現代系列光子立體定向消融放療在HCC治療中顯示出色的局部控制結果 ,但質子具有劑量學優勢,尤其是在某些臨床情況下。越來越多的證據支持使用質子治療,多項劑量學研究表明,質子在保護附近處于危險中的器官(即正常肝實質)并隨后降低放射性肝損傷的風險方面具有優勢。這在治療巨大腫瘤(大小超過6~7 cm)尤其重要,尤其是肝中央或肝頂腫瘤。對于肝功能相對較差(Child–Pugh B)或正常肝臟儲備較小的患者,例如接受過其他局部治療的患者,質子治療也可能優于光子治療。質子治療比光子治療更具優勢的另一種情況是多灶性HCC的序貫或同步治療,在這種情況下,我們通常會受到剩余正常肝臟組織受照射劑量的限制。
我們一直在使用調強放射治療(IMRT)或質子放射治療HCC患者。巨大腫瘤、多灶性或Child–Pugh評分≥B7的HCC患者,強烈考慮質子治療。再程照射和腫瘤/肝臟組織比值高患者由于IMRT無法滿足肝臟組織和平均肝臟劑量限制,也是質子治療的適應證。
在回顧性分析中,與光子治療相比,質子治療與較低的毒性和更高的生存率相關。目前正在進行進一步的研究,包括質子與光子治療HCC的隨機試驗,以更好地為臨床決策提供信息。