尺寸估計
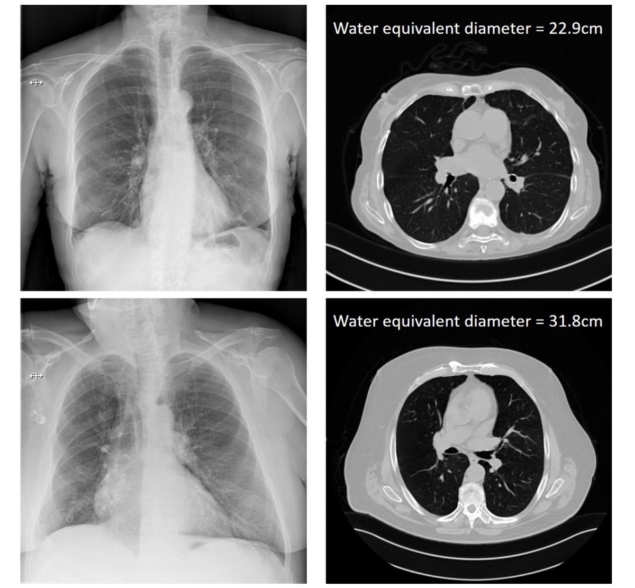
從胸部X光片的DICOM頭信息中計算出的病人的X光衰減,并與CT的黃金標準尺寸測量進行比較。(Courtesy: Hilde Bosmans)
全球每年進行超過36億次的診斷成像檢查,醫療輻射的使用占人口人工來源劑量的98%。為了跟蹤這種輻射負擔,放射科采用了劑量管理系統,從X光檢查中提取信息來估計病人的輻射水平或標記可疑的劑量異常值。
病人的體型會影響其個人器官的劑量。但對于投射式放射攝影(二維X射線成像),劑量管理系統通常無法獲得此類信息。相反,他們使用基于參考病人的轉換系數,導致劑量計算不太準確。
為了解決這一不足,比利時的研究人員開發了一個指標,直接從X光圖像中估計病人的尺寸。重要的是,這個新指標只使用病人的DICOM文件(存儲醫療圖像和相關數據)的標題中的參數。他們在《醫學與生物學物理學》中描述了這種方法。
"魯汶大學附屬醫院的Hilde Bosmans解釋說:"擁有一種結構化的、經過驗證的、使用DICOM文件頭信息進行尺寸估計的方法,為數字放射攝影中的自動特定尺寸劑量測定鋪平了道路。"隨著追蹤病人劑量測定記錄的劑量管理系統的廣泛采用,專利特定的有效器官劑量計算將使輻射引起的風險方面的數據更加完善。這對所有病人都很有價值,特別是對肥胖或較瘦的病人以及定期接受X光檢查的病人"。
度量衡定義
Bosmans及其同事提出了一個與病人吸收的劑量有關的衰減度量--基于入射空氣克爾瑪與探測器空氣克爾瑪的比率--與病人的尺寸相關。他們使用137張胸腔和137張腹腔投影圖像作為輸入數據,為胸腔和腹腔投影放射學定義了這個指標。這些病人也有最近同一身體部位的CT檢查,作為病人尺寸的金標準。
衰減指標

研究人員假設,與探測器氣孔與入射氣孔之比(DAK/IAK)有關的衰減指標將與病人的尺寸成反比。(Courtesy: Phys. Med. Biol. 10.1088/1361-6560/ac0d8c)
為了建立真實的病人尺寸,研究人員使用CT掃描來計算所有病人的水當量直徑(WED)和水當量厚度(WET)。然后他們將這些真實的WED和WET值與衰減指標的自然對數繪制在胸腔和腹部掃描上。這產生了四條相關曲線,然后可以應用于僅根據投影射線照片的DICOM信息來估計病人的大小。
研究小組指出,這種方法所需的一些DICOM字段(曝光指數、角膜面積積、曝光面積和源-探測器距離)是可選的。"然而,它們通常在DICOM頭中可用,或者可以由系統供應商提供,"Bosmans說。"在一些國家,顯示這些數據甚至是強制性的。畢竟,它們是監測實踐和設備的重要指數,它們可以揭開問題或偶爾的不當行為。"
研究人員使用四種不同的放射攝影系統驗證了該技術估計病人尺寸的能力。對于所有設備,他們檢查了50名新病人的X光檢查,并根據DICOM信息使用相關曲線來估計WED和WET值。
其中三個系統(Carestream的DRX Evolution、西門子的Axiom Luminos dRF和佳能的CXDI-11)包括一個標準化的曝光指數,其中曝光指數與探測器的空氣角膜成線性比例(而不是特定于供應商),從而使各設備和部門的性能評估保持一致。
對于這些系統上的胸腔檢查,估計值和地面實測的WED之間的差異都在±15%以內,絕對差異平均為4%。對于DRX Evolution、Axiom Luminos dRF和CXDI-11,估計的WET值的絕對差異分別為8%、7%和7%。在用于進行腹部掃描的兩個系統中,估計值和地面真實值之間的平均絕對差異是:WED為4%和6%,WET為6%和8%。
研究人員還檢查了一個沒有標準化暴露指數的系統:Oldelft的Triathlon DR。對于胸部檢查,該技術低估了WED和WET,與地面真相的平均差異分別為-36%和-57%。對于腹部掃描,該算法給出了與其他系統類似的結果,WED的偏差為3%,WET為5%。
提高準確性
研究人員建議,與使用通用的轉換系數相比,新的衡量標準可以使個性化的風險評估具有更好的準確性。他們強調,他們的方法原則上適用于所有獲取X光投影的設備。將病人體型納入劑量管理平臺將改善劑量測定數據,并通過減少超重病人的假陽性和因體重不足病人的假陰性來改善劑量離群管理。
Bosmans指出,這項開發是一個更大項目的一部分,該項目旨在與個性化的CT劑量估計一起,為二維投影成像創建自動化的個性化劑量測定。這項研究是與醫療軟件公司Qaelum合作進行的,并由佛蘭德VLAIO資助。其目的是在Qaelum公司的劑量和質量監測軟件中實施自動化的尺寸估計指標。
她告訴《物理世界》:"最終,醫院和病人將從一個整體解決方案中受益,這個解決方案一方面可以自動評估檢查質量,另一方面可以在X射線成像中提供先進的有效和器官劑量估計,"。